Haltbarkeit von Stiftzähnen: Wie lange halten sie wirklich?
Du hast einen Stiftzahn bekommen – oder stehst vor der Entscheidung, einen zu machen. Die Frage, die sich fast alle stellen: Wie lange hält das eigentlich? Die ehrliche Antwort ist komplizierter als eine einfache Jahreszahl. Denn die Haltbarkeit eines Stiftzahns hängt von Material, Technik, Zahn, Knochen, Mundpflege und einem Dutzend weiterer Faktoren ab – und variiert in der Realität enorm.
Was in der Praxis passiert: Viele Patienten bekommen nach einer Wurzelbehandlung und einem Stiftaufbau gesagt, das halte „viele Jahre". Was danach kommt – Lockerungen, Frakturen, Entzündungen unter der Krone, verlierter Knochen – wird selten im Voraus erklärt. Dieser Ratgeber ändert das.
Das Wichtigste in Kürze
- Durchschnittliche Haltbarkeit: 10–20 Jahre bei guter Versorgung und Pflege – aber mit großer Streubreite.
- Die häufigsten Gründe für Misserfolg: Wurzelfraktur, Sekundärkaries, Entzündung, Stiftverlust.
- Material spielt eine große Rolle: Glasfaserstift + Keramikkrone ist heute Standard – aus gutem Grund.
- Dein Verhalten entscheidet mit: Mundpflege, Knirschen, Ernährung – messbar belegter Einfluss.
- Warnsignale früh erkennen rettet die Investition.
1) Was ist ein Stiftzahn überhaupt – und warum braucht man ihn?
Ein Stiftzahn ist keine eigene Zahnart, sondern ein Begriff für eine bestimmte Versorgungslösung: Ein Zahn, der so stark zerstört ist, dass er allein keine Krone mehr tragen kann, wird mit einem Stift im Wurzelkanal verankert. Auf den Stift wird ein Aufbau modelliert – und auf diesen Aufbau kommt die Krone. Das Gesamtsystem heißt „stiftverankerter Zahnersatz" oder umgangssprachlich einfach „Stiftzahn".
Grundvoraussetzung ist immer eine abgeschlossene Wurzelbehandlung (Endodontie). Der Zahn ist also devital – er hat kein lebendiges Gewebe mehr, weil Nerv und Blutversorgung entfernt wurden. Das klingt dramatisch, ist aber ein Routineeingriff, der Millionen von Zähnen jährlich erhalten wird.
Wann wird ein Stiftzahn eingesetzt?
- Nach ausgedehnter Karies, die tief in den Zahn eingedrungen ist
- Nach einem Zahnunfall mit Kronenfraktur und notwendiger Wurzelbehandlung
- Wenn der verbliebene Zahnhartsubstanz-Anteil für eine konventionelle Krone nicht ausreicht
- Bei Wiederbeschaffung nach Verlust einer alten Kronenversorgung mit bereits zerstörtem Zahnstumpf
Stiftzahn vs. Implantat: Wann ist welche Option sinnvoll?
Wenn noch ausreichend Wurzelsubstanz und gesunder Knochen vorhanden ist, ist die Erhaltung des eigenen Zahns mit Stift und Krone oft die erste Wahl – biologisch, kostengünstig und ohne Operationsrisiko. Fehlt die Wurzel oder ist sie stark geschädigt, kann ein Implantat die bessere langfristige Lösung sein. Die Entscheidung sollte immer von der individuellen Situation abhängen, nicht von einem Standardprotokoll.
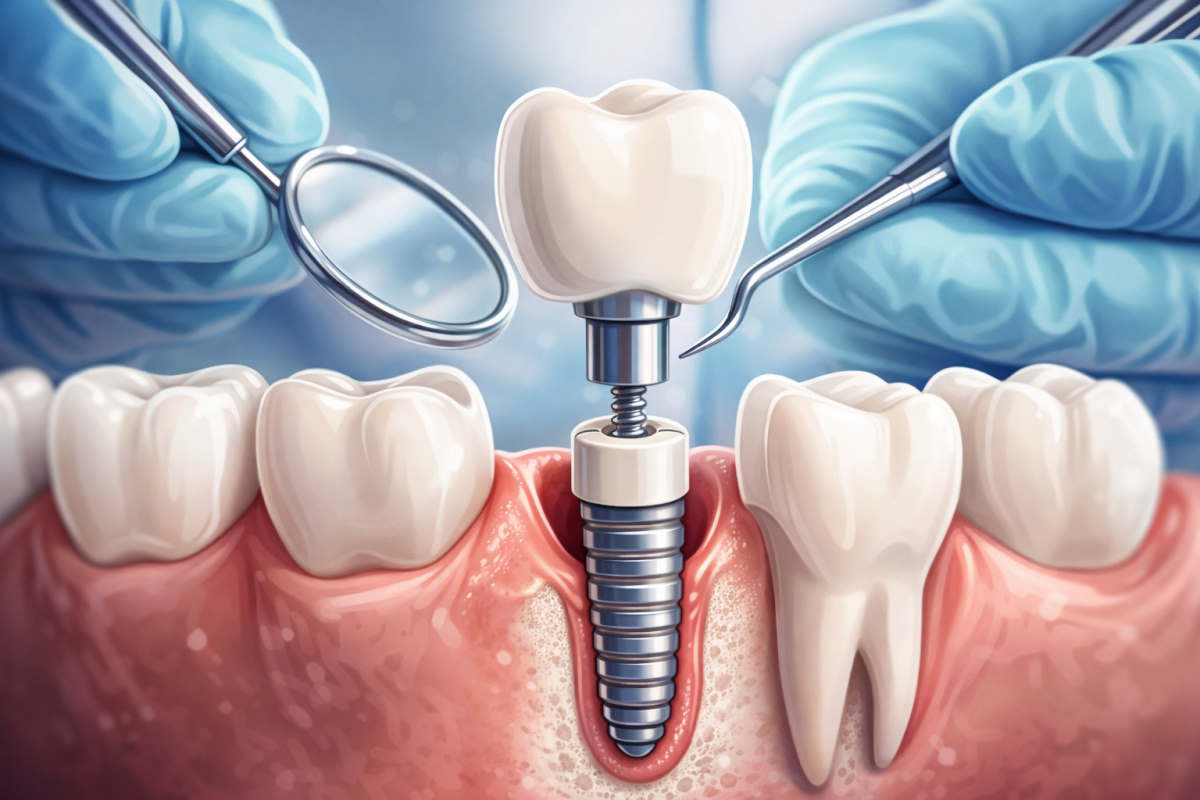
2) Die Anatomie einer Stiftzahn-Versorgung: Was steckt wo?
Um Haltbarkeit zu verstehen, hilft ein Blick auf die Komponenten. Jede davon kann theoretisch versagen – und jede hat unterschiedliche Schwachstellen.
🦷 Die Zahnwurzel
Das biologische Fundament. Hält alles. Wenn sie frackt oder der Knochen schwindet, ist die Versorgung gefährdet – unabhängig von allem anderen.
📌 Der Stift
Im Wurzelkanal verankert. Überträgt Kaukräfte in die Wurzel. Material und Länge entscheiden wesentlich über Stressverteilung und Frakturrisiko.
🧱 Der Aufbau (Core)
Modellierter Stumpf über dem Stift, oft aus Komposit oder Keramik. Gibt der Krone Form und Retention. Qualität der Verbindung zwischen Stift und Aufbau ist kritisch.
👑 Die Krone
Die sichtbare Außenhülle. Kann aus Vollkeramik, Zirkon, Metall-Keramik oder reinem Metall bestehen. Tragt die Kaublast und schützt den Aufbau vor Feuchtigkeit.
🔗 Der Zement
Verbindet Stift mit Wurzelkanal und Krone mit Stumpf. Zementversagen ist eine unterschätzte Ursache für Stiftverlust. Selbstadhäsive Komposite sind heute Standard.
🦴 Knochen und Zahnfleisch
Die Basis von allem. Parodontale Gesundheit entscheidet mit über die Langzeitprognose – auch bei tadellos versorgten Stiftzähnen.
3) Wie lange hält ein Stiftzahn – die ehrlichen Zahlen
Metaanalysen und Langzeitstudien liefern konkrete Daten. Zusammengefasst zeigt sich: Nach 5 Jahren sind noch etwa 90–95 % aller stiftverankerten Versorgungen intakt. Nach 10 Jahren sind es noch rund 80–88 %. Nach 15 Jahren variieren die Werte stark nach Material und Ausgangssituation: zwischen 65 % und 85 %.
Diese Zahlen klingen gut – aber sie verstecken die Varianz. Ein gesunder Vorderzahn mit Glasfaserstift und Vollkeramikkrone bei einem parodontal gesunden, nicht-knirschenden Patienten hat eine komplett andere Prognose als ein wurzelbehandelter Seitenzahn mit Metallstift, hoher Kaulast und beginnender Parodontitis.
| Zeitraum | Überlebensrate (Richtwert) | Häufigste Versagensursache |
|---|---|---|
| Nach 5 Jahren | 90–95 % | Zementversagen, Stiftverlust, Sekundärkaries |
| Nach 10 Jahren | 80–88 % | Wurzelfraktur, Endodontisches Versagen, Parodontitis |
| Nach 15 Jahren | 65–85 % | Wurzelfraktur (Metallstifte), biologisches Versagen |
| Nach 20+ Jahren | 50–75 % | Kumulierte Risiken, Knochenabbau, veraltete Materialien |
Was „Überleben" in Studien bedeutet
Studien zählen einen Stiftzahn als „überlebt", solange er noch in situ ist – also noch im Mund sitzt. Das bedeutet nicht automatisch, dass er symptomlos oder in perfektem Zustand ist. Einige versorgungen gelten als „überlebt", obwohl sie repariert wurden oder Beschwerden verursachen. Die tatsächliche Qualitätsrate liegt daher unter der reinen Überlebensrate.
4) Materialien im Vergleich: Glasfaser, Metall, Zirkon
Das Stiftmaterial hat einen messbaren Einfluss auf die Langzeitprognose – nicht wegen der Festigkeit allein, sondern wegen der Frakturcharakteristik und der Stressverteilung in der Wurzel.
Metallstifte: Der Klassiker mit bekannten Schwächen
Metallstifte – aus Titan, Edelstahl, Gold oder Chrom-Kobalt-Legierungen – waren jahrzehntelang Standard. Sie sind sehr stabil, aber auch sehr steif. Der Elastizitätsmodul von Metall unterscheidet sich erheblich von dem der Zahnwurzel. Unter Kauelastizität biegt sich die Wurzel minimal – der unnachgiebige Metallstift überträgt diese Spannung ungünstig, was langfristig Wurzelfrakturen begünstigen kann. Kommt es zur Fraktur, ist der Zahn meistens verloren.
Glasfaserstifte: Heute der klinische Standard
Glasfaserstifte (auch: Fiberstifte, FRC-Stifte) haben einen Elastizitätsmodul, der dem Dentin der Zahnwurzel sehr ähnlich ist. Sie biegen sich ähnlich wie der Zahn, verteilen Kaukräfte gleichmäßiger und führen bei Belastungsbruch häufiger zu einer reparablen Fraktur statt zu einer katastrophalen Längsfissur. Sie sind zahnfarbig, enthalten kein Metall und lassen sich bei Bedarf mit Ultraschall herauslösen – was eine Neuversorgung einfacher macht.
Zirkonstiftzähne: Ästhetisch, aber mit Einschränkungen
Zirkonstifte oder einteilige Zirkonaufbauten werden hauptsächlich im Frontzahnbereich eingesetzt, wo Ästhetik besonders zählt. Zirkon ist sehr hart und biokompatibel, neigt bei bestimmten Belastungskonstellationen aber zu sprödbruchhaftem Versagen – und lässt sich deutlich schwerer wieder entfernen. Für den Seitenzahnbereich mit hoher Kaulast ist Zirkon daher weniger verbreitet.
| Material | Haltbarkeit | Frakturrisiko der Wurzel | Entfernbarkeit | Ästhetik |
|---|---|---|---|---|
| Metallstift (Titan/Edelstahl) | Hoch | Erhöht (Längsfraktur) | Schwer | Mittel |
| Goldstift | Sehr hoch | Gering–mittel | Mittel | Mittel |
| Glasfaserstift (FRC) | Hoch | Gering | Gut möglich | Sehr gut |
| Zirkonstift | Hoch | Mittel (Sprödbruch) | Sehr schwer | Ausgezeichnet |
Empfehlung nach aktuellem Forschungsstand
Die meisten aktuellen Leitlinien und systematischen Übersichtsarbeiten sprechen sich für den Einsatz von Glasfaserstiften bei Routine-Stiftversorgungen aus – insbesondere wegen des günstigen Elastizitätsverhaltens, der guten Ästhetik und der Möglichkeit zur Revision. Goldstifte sind in bestimmten Situationen eine bewährte Alternative, besonders bei langen Wurzeln und hoher Kaulast.
5) Die häufigsten Ursachen für das Versagen eines Stiftzahns
Wenn ein Stiftzahn versagt, geschieht das selten plötzlich und aus dem Nichts. Meist gibt es erkennbare Ursachen – und oft lässt sich im Rückblick sagen, wann der Prozess begonnen hat. Hier sind die wichtigsten Versagensursachen, wie häufig sie auftreten und was dahintersteckt.
Wurzelfraktur: Das gefürchtete Totalversagen
Die Wurzelfraktur ist die schwerwiegendste Komplikation. Sobald die Wurzel entlang ihrer Achse frakturiert ist, ist der Zahn in den meisten Fällen nicht mehr zu erhalten und muss extrahiert werden. Ursachen sind zu starrer Stift (hohes Frakturrisiko bei Metallstiften), übermäßige Kaulast (Knirschen, hartes Gebiss), zu dünne Restwände der Wurzel nach der Stiftpräparation oder eine Kombination aller drei Faktoren.
Sekundärkaries: Der häufige, aber vermeidbare Fehler
Sekundärkaries entsteht unter der Krone oder am Kronenrand, wenn die Versiegelung nicht perfekt ist oder sich Bakterien über Zeit einlagern. Der Zahn spürt keinen Schmerz mehr (devital), gibt aber kein Signal – bis der Schaden unter der Krone schon weit fortgeschritten ist. Regelmäßige Röntgenkontrollen sind hier die einzige Früherkennungsmöglichkeit.
Endodontisches Versagen: Die Wurzelbehandlung hält nicht
Eine Wurzelbehandlung eliminiert Bakterien aus dem Wurzelkanal – aber nicht immer vollständig. Verbliebene Keime können sich unter der dichten Krone zunächst unbemerkt vermehren. Die Folge: apikale Entzündung (Zyste oder Granulom), Knochenabbau um die Wurzelspitze, teils Fistelbildung. Eine Revision der Wurzelbehandlung (Retrograde Wurzelspitzenresektion oder Neu-Aufbereitung) ist aufwendig, aber manchmal möglich.
Stiftverlust: Wenn die Verankerung nachlässt
Stiftverlust ohne gleichzeitige Wurzelfraktur bedeutet, dass der Stift sich aus dem zementierten Kanal gelöst hat. Das kann an Zementversagen, mangelnder Stiftlänge oder Kaubelastung außerhalb der Stiftachse liegen. Oft merkst du es erst, wenn die Krone „wackelt" oder sich die Krone komplett löst – wobei der Stift noch im Kanal verbleibt oder mitkippt.
Parodontale Probleme: Wenn das Umfeld versagt
Auch ein perfekt versorgter Stiftzahn verliert seinen Halt, wenn Parodontitis den Knochen abbaut. Gerade bei tiefen Stiftversorgungen ist die Knochenhöhe entscheidend für langfristige Stabilität. Parodontitis wird von vielen Patienten nicht als Risiko für ihre Stiftzähne wahrgenommen – sie ist es aber.
Zusammenfassung der häufigsten Versagensursachen
- Wurzelfraktur: ~15–25 % aller Misserfolge; häufiger bei Metallstiften und Knirschern
- Endodontisches Versagen: ~20–30 %; oft erst nach 5–10 Jahren sichtbar
- Sekundärkaries / Kronenrand: ~20–25 %; vermeidbar durch gute Mundhygiene
- Stiftverlust / Zementversagen: ~10–15 %; oft reparierbar
- Parodontale Probleme: ~10–20 %; abhängig von Patientencompliance
6) Risikofaktoren, die du kennen solltest
Nicht alle Stiftzähne sind gleich gefährdet. Einige Faktoren erhöhen das Risiko für frühzeitiges Versagen signifikant – und einige davon hast du selbst in der Hand.
Zähneknirschen und Pressen (Bruxismus)
Bruxismus ist einer der stärksten Risikofaktoren für Stiftzahnversagen. Kaukräfte beim normalen Essen liegen bei etwa 50–100 Newton. Beim Knirschen werden Kräfte von 200–400 Newton und mehr gemessen – über Stunden, meist nachts, ohne bewusste Kontrolle. Der Stiftzahn ist für diese Last nicht ausgelegt. Besonders Metallstifte unter Dauerbelastung durch Bruxismus zeigen erhöhte Frakturraten. Wer knirscht und einen Stiftzahn hat, sollte zwingend eine Knirscherschiene tragen.
Position im Mund
Seitenzähne (Prämolaren, Molaren) stehen unter deutlich höherer Kaulast als Frontzähne. Ein Stiftzahn an einem Molaren hat strukturell eine schlechtere Ausgangsprognose als derselbe Stiftzahn an einem oberen Schneidezahn. Dazu kommt, dass Seitenzähne schlechter zu hygienisieren und zu kontrollieren sind.
Wurzellänge und Restwandstärke
Je länger die Wurzel, desto mehr Verankerungsfläche für den Stift und desto geringer das Frakturrisiko unter Kaulast. Kurze, stark gekrümmte oder durch Karies weitgehend zerstörte Wurzeln sind schwieriger zu versorgen und haben strukturell schlechtere Langzeitprognosen.
Qualität der Wurzelbehandlung
Die Qualität der Erstbehandlung – Aufbereitungstiefe, Desinfektion, Abfüllung – entscheidet wesentlich darüber, wie gut die biologische Basis ist. Eine unvollständige Wurzelbehandlung erhöht das Risiko von Reinfektionen und apikalen Prozessen, die langfristig Knochen und Wurzel gefährden.
Allgemeingesundheit und Immunsystem
Patienten mit Diabetes mellitus, Immunsuppression oder starkem Rauchen zeigen generell höhere Raten an Parodontitis, schlechterer Wundheilung und erhöhter Infektionsanfälligkeit im Mundbereich – was sich direkt auf die Langzeitprognose von Zahnversorgungen auswirkt.
Hohes Risiko
Bruxismus ohne Schiene · Rauchen · unkontrollierter Diabetes · Parodontitis · schlechte Mundhygiene · kurze Wurzeln
Günstiges Profil
Frontzähne · lange Wurzeln · Glasfaserstift · gute Mundhygiene · regelmäßige Kontrollen · kein Knirschen
7) Qualität der Versorgung: Was deinen Zahnarzt zum Unterschied macht
Viele Patienten nehmen an, dass bei Zahnärzten „alles mehr oder weniger gleich gut" ist. Bei Stiftzähnen stimmt das nicht. Die Qualität der Durchführung beeinflusst die Haltbarkeit messbar – und betrifft mehrere Phasen der Behandlung.
Wurzelkanalaufbereitung: Das Fundament
Die Länge, Sauberkeit und Abfüllung des Wurzelkanals sind die Basis. Eine Aufbereitung, die nicht die volle Arbeitslänge erreicht, lässt Bakterien-Reservoire. Moderne Maschinensysteme (NiTi-Feilen, Lupenbrille oder Mikroskop, digitale Längenmessung) liefern nachweislich bessere Ergebnisse als rein manuelle Techniken.
Stiftlänge und Stiftpassung
Der Stift sollte idealerweise mindestens zwei Drittel der Wurzellänge einnehmen, dabei aber ausreichend Guttapercha-Abfüllung im apikalen Bereich belassen (in der Regel mindestens 4–5 mm). Eine zu kurze Verankerung erhöht das Risiko für Stiftverlust und Hebeleffekte auf die Wurzel.
Zementierung: Ein oft unterschätzter Schritt
Die Qualität des Befestigungszementes und die Konditionierung des Wurzeldentins vor der Zementierung haben direkten Einfluss auf die Verbundfestigkeit. Dual-härtende, selbstadhäsive Kompositzemente gelten heute als zuverlässigster Standard.
Kronenrandschluss: Der kritische Übergang
Der Übergang zwischen Krone und Zahnstumpf oder Aufbau muss so passgenau sein, dass keine Mikrospalten entstehen, in die Bakterien eindringen können. Eine Krone, die „sitzt" und keine Probleme macht, kann dennoch einen schlecht abschließenden Rand haben – sichtbar nur im Röntgenbild.
Worauf du bei der Zahnarzt-Wahl achten kannst
- Werden Wurzelbehandlungen mit Lupenbrille oder Dental-Mikroskop durchgeführt?
- Werden digitale Längenmessgeräte (Apex-Lokator) eingesetzt?
- Wird vor der Stiftversorgung ein Röntgenbild zur Kontrolle der Wurzelfüllung gemacht?
- Wird nach der Stiftversorgung ein Abschluss-Röntgen gefertigt?
- Welcher Zement wird für den Stift verwendet?
- Wann und wie oft werden Nachkontrollen angeboten?
8) Vorderzahn vs. Seitenzahn: Warum die Position alles verändert
Die Position des zu versorgenden Zahns ist einer der stärksten natürlichen Prognosefaktoren. Frontzähne (Schneidezähne, Eckzähne) und Seitenzähne (Prämolaren, Molaren) unterscheiden sich grundlegend in ihrer Belastung, Zugänglichkeit und Anatomie.
Frontzähne: Günstigere Ausgangslage
Frontzähne stehen unter geringerer Kaulast, haben gerade Wurzeln und sind anatomisch einfacher zu behandeln. Die Stressrichtung ist weitgehend axial zur Stiftachse. Glasfaserstifte funktionieren hier besonders gut. Langjährige Überlebensraten liegen für Frontzahn-Stiftzähne deutlich über dem Gesamtdurchschnitt – bei guter Versorgung sind 15–20+ Jahre sehr realistisch.
Seitenzähne: Höhere Belastung, komplexere Anatomie
Prämolaren und Molaren kauen das meiste weg. Kaulast ist deutlich höher, oft nicht rein axial (Scherbelastung), und die Zähne sind schwerer hygienisierbar. Mehrwurzlige Molaren haben häufig gekrümmte, schwer zugängliche Kanäle und höhere Misserfolgsraten bei Endodontie und Stiftversorgung. Für einen Molaren mit Stiftversorgung ist eine 10-Jahres-Prognose von 80 % ein realistisch guter Wert – nicht eine Selbstverständlichkeit.
Besondere Situation: Prämolar mit einzelner dünner Wurzel
Obere Prämolaren haben häufig sehr dünne Wurzeln. Ein Stift in einem dünnen, stark aufbereiteten Kanal erhöht das Frakturrisiko erheblich. In solchen Fällen kann ein Zahnarzt empfehlen, auf einen Stift zu verzichten und stattdessen einen adhäsiven Aufbau ohne Stift zu wählen – wenn ausreichend Dentin für die Verbundwirkung vorhanden ist.
9) Warnsignale: Wann du sofort zum Zahnarzt musst
Ein Stiftzahn ist devital – du spürst keine Zahnschmerzen im klassischen Sinn. Das ist tückisch: Schäden entwickeln sich oft unbemerkt, bis sie weit fortgeschritten sind. Umso wichtiger ist es, andere Warnsignale zu kennen und ernst zu nehmen.
Diese Symptome erfordern zeitnahe zahnärztliche Kontrolle
- Druckgefühl oder Schmerz beim Beißen auf den Stiftzahn: Kann auf apikale Entzündung, Fraktur oder endodontisches Versagen hinweisen.
- Schwellung oder Fistelgang (kleine Beule) am Zahnfleisch: Klassisches Zeichen für eine Infektion an der Wurzelspitze, die nach außen drängt.
- Lockerung oder Wackeln der Krone: Stiftverlust oder Zementversagen. Krone nicht selbst herauszuziehen – Stift könnte noch im Kanal sitzen.
- Verfärbung oder Verdunkelung des Zahnes: Kann auf interne Resorption, Blutungsreste oder Materialkorrosion hinweisen.
- Persistierender unangenehmer Geschmack oder Geruch: Zeigt oft einen undichten Kronenrand mit Bakterienbesiedlung.
- Zahnfleischrückgang speziell an einem Stiftzahn: Frühzeichen für parodontale Probleme an diesem Zahn.
- Krone fühlt sich „anders" an oder hat sich minimal verschoben: Stiftverlust beginnt oft mit subtilen Veränderungen des Beißgefühls.
Warum Schmerz kein verlässliches Warnsignal ist
Da der Nerv des Stiftzahns entfernt wurde, empfindest du keine klassischen Zahnschmerzen mehr – auch wenn die Entzündung fortschreitet. Schmerz tritt erst auf, wenn umliegendes Gewebe (Knochen, Zahnfleisch) betroffen ist. Das kann bedeuten: Die Infektion ist bereits fortgeschritten. Deshalb sind regelmäßige Röntgenkontrollen – auch ohne Symptome – unverzichtbar.
10) Nachsorge und Kontrollen: Was langfristige Haltbarkeit wirklich ausmacht
Die Behandlung endet nicht mit dem Einsetzen der Krone. Das, was danach passiert – wie du den Zahn pflegst, wie regelmäßig du kontrollierst und wie konsequent du auf Frühzeichen reagierst – entscheidet langfristig genauso stark über die Haltbarkeit wie das Material und die Technik.
Röntgenkontrollen: Das einzige Früherkennungsinstrument
Apikale Entzündungen, Sekundärkaries und Knochenabbau sind im frühen Stadium nicht sichtbar und nicht spürbar. Nur das Röntgenbild zeigt sie. Ein Kontrollröntgen alle 1–2 Jahre ist bei stiftversorgten Zähnen empfehlenswert – auch wenn du keinerlei Beschwerden hast. Frühzeitig erkannte Probleme lassen sich in der Regel konservativ behandeln. Spät erkannte kosten oft den Zahn.
Professionelle Zahnreinigung (PZR): Mehr als Kosmetik
Die PZR entfernt Beläge und Zahnstein, die sich auch mit perfekter Heimhygiene ansammeln – besonders an Kronübergängen, die leicht Unebenheiten bilden. Regelmäßige PZR (1–2× jährlich) reduziert das Parodontitis-Risiko, das für Stiftzähne ein direkter Bedrohungsfaktor ist, messbar.
Knirscherschiene bei Bruxismus
Wer knirscht und das weiß – oder durch seinen Zahnarzt darauf hingewiesen wurde – sollte eine individuell angepasste Knirscherschiene (Okklusionsschiene) tragen, insbesondere nachts. Diese verteilt die Kaukräfte und verhindert, dass die volle Kraft des Knirschens auf den Stiftzahn wirkt. Der Unterschied in der Langzeitprognose ist bei Bruxismus-Patienten mit Schiene versus ohne Schiene gut dokumentiert.
Mundhygiene am Stiftzahn: Was anders ist
An einem Stiftzahn mit Krone gibt es kritische Bereiche: den Kronenrand (Übergang zwischen Krone und Zahnfleisch) und die Zahnzwischenräume beidseitig der Krone. Diese Bereiche sind mit normaler Zahnbürste nicht ausreichend zu reinigen.
- Interdentalbürsten (passende Größe wählen) für die Zahnzwischenräume
- Zahnseide oder Seidenträger unter Brücken oder an engen Stellen
- Antibakterielle Mundspülung (z.B. Chlorhexidin kurzfristig bei Entzündungszeichen, nicht dauerhaft)
- Elektrische Zahnbürste für gleichmäßigere Plaque-Entfernung am Kronenrand
Deine Nachsorge-Checkliste für maximale Haltbarkeit
- Röntgenkontrolle alle 1–2 Jahre, auch ohne Symptome
- Professionelle Zahnreinigung 1–2× jährlich
- Bei Bruxismus: individuelle Knirscherschiene anfertigen lassen
- Tägliche Reinigung mit Interdentalbürste oder Zahnseide
- Hartes Beißen (Nüsse, Eis, Knochen) am Stiftzahn vermeiden
- Warnsignale sofort abklären – nicht abwarten
- Rauchen reduzieren oder aufhören (direkter Einfluss auf Parodontitis)
- Blutzucker kontrollieren bei Diabetes
11) Was passiert, wenn ein Stiftzahn versagt? Optionen nach dem Misserfolg
Versagt eine Stiftzahnversorgung, ist das frustrierend – aber kein Weltuntergang. Je nach Art des Versagens gibt es verschiedene Optionen, von der einfachen Neuversorgung bis zum Implantat.
Option 1: Neuversorgung (Revision)
Wenn nur der Stift verloren gegangen ist oder der Zement nachgelassen hat, ohne dass Wurzel oder Knochen beschädigt sind, ist eine Neuversorgung möglich: alter Stift entfernen (oder Kanal neu aufbereiten), neuer Glasfaserstift, neuer Aufbau, neue Krone. Voraussetzung: ausreichend Restwurzellänge und kein endodontisches oder parodontales Problem.
Option 2: Wurzelspitzenresektion
Bei apikaler Entzündung (Zyste, Granulom) an der Wurzelspitze kann, wenn eine Neubehandlung von der Kronenseite nicht möglich ist, chirurgisch die Wurzelspitze abgetrennt und der infizierte Bereich entfernt werden. Dies ist ein kleiner chirurgischer Eingriff unter Lokalanästhesie und hat gute Erfolgsraten, wenn die Ursache vollständig entfernt wird.
Option 3: Extraktion und Implantat
Wenn Wurzelfraktur, extremer Knochenabbau oder ein unheilbarer endodontischer Befund vorliegt, ist Extraktion die einzige realistische Option. Ein Implantat kann nach ausreichender Heilung den Platz übernehmen. Moderne Implantate haben Überlebensraten von über 95 % nach 10 Jahren und können eine sehr langfristige Lösung sein – vorausgesetzt, Knochen- und Gewebeangebot sind ausreichend.
Option 4: Brücke
Statt einem Implantat kann eine konventionelle Brücke die Lücke schließen – indem die Nachbarzähne als Pfeiler beschliffen werden. Das ist ein invasiver Eingriff an gesunden Zähnen, der heute seltener empfohlen wird. In bestimmten anatomischen Situationen (kein ausreichendes Knochenangebot, vorhandene Kronen) kann die Brücke dennoch die sinnvollste Option sein.
Was nach dem Verlust eines Stiftzahns entscheidend ist
Die Wahl der Folgeoption hängt von Knochenangebot, Nachbarzähnen, Gesamtzustand der Mundhöhle, Kosten und individuellen Wünschen ab. Es gibt keine universell „beste" Lösung. Eine ehrliche Zweitmeinung bei einem Spezialisten (Oralchirurg, Implantologe) ist bei größeren Entscheidungen sehr sinnvoll.
12) Kosten und Erstattung: Was zahlt die Krankenkasse, was du selbst?
Ein Stiftzahn ist in Deutschland eine Kassenleistung – aber mit Einschränkungen. Gesetzliche Krankenkassen übernehmen die Kosten für den Stiftaufbau nach festem Festzuschusssystem. Was das konkret bedeutet, hängt von der Materialwahl und dem Behandlungsumfang ab.
Gesetzliche Versicherung (GKV)
Die GKV bezahlt den Stiftaufbau als Teil der Standardversorgung – in der Regel einen vorgefertigten Metallstift oder Glasfaserstift als Kassenleistung. Die Krone darüber wird nach dem Festzuschuss-System teilfinanziert: Die Kasse zahlt einen Festzuschuss basierend auf der Regelversorgung (meist Metallkrone). Wer eine Vollkeramikkrone oder eine individuell gefertigte Versorgung möchte, zahlt die Differenz selbst (Mehrkostenregelung).
Private Versicherung (PKV) und Zusatzversicherung
PKV-Tarife übernehmen in der Regel einen höheren Anteil der Zahnersatzkosten – teils 75–100 % je nach Tarif und Zahnstaffel. Wer als GKV-Versicherter eine Zahnersatz-Zusatzversicherung abgeschlossen hat, kann ebenfalls erhebliche Kosten einsparen, sofern die Versorgung innerhalb der Wartezeit und Höchstbetragsregelung liegt.
| Leistung | GKV-Anteil (ca.) | Selbstanteil ohne Zusatz (ca.) |
|---|---|---|
| Stiftaufbau (Kassenleistung) | Vollständig übernommen | — |
| Metallkrone (Regelversorgung) | Festzuschuss ~60–65 % | 150–300 € je nach Labor |
| Vollkeramik-/Zirkonkrone | Festzuschuss (Basis) | 400–1.200 € Mehrkosten |
| Wurzelspitzenresektion (chirurgisch) | GKV-Leistung | — |
| Implantat nach Verlust | Festzuschuss für Zahnersatz | 1.500–3.500 € je Implantat |
Bonusheft: Jetzt anfangen, wenn du es nicht hast
Das Bonusheft der GKV (digitale Nachfolge ab 2024) dokumentiert regelmäßige Zahnarztbesuche. Wer es lückenlos führt (2× jährlich Zahnarzt), bekommt beim Zahnersatz bis zu 35 % höhere Festzuschüsse (nach 10 Jahren lückenloser Dokumentation). Das kann bei einer umfangreichen Stiftzahn- und Kronenversorgung mehrere hundert Euro Ersparnis bedeuten.
13) Stiftzahn und Ernährung: Was du essen kannst – und was du besser lässt
Ein gut versorgter Stiftzahn kann normal kauen. Aber es gibt Verhaltensweisen, die das Versagensrisiko erhöhen – und die du mit einem kleinen Bewusstseinswandel vermeiden kannst.
Was Probleme macht
- Sehr hartes Kauen: Nüsse, Hartkäse, Knäckebrot, Brotkrusten – punktuelle Überbelastung, besonders bei Seitenzähnen
- Auf Eis kauen: Thermischer Stress kombiniert mit mechanischer Last – einer der häufigsten selbstverschuldeten Gründe für Kronenbruch
- Knochen abknabbern: Extreme Belastung durch ungerichtete Kräfte
- Aufschneiden von Verpackungen oder Fäden mit den Zähnen: Hebelbewegungen außerhalb der Stiftachse
- Zuckerhaltiger Dauerkonsum: Erhöht Sekundärkaries-Risiko am Kronenrand
Was unbedenklich ist
Normales Essen, Kauen von Gemüse, Fleisch, Brot – all das ist kein Problem. Der Stiftzahn ist kein Problemzahn, den du schonen musst. Nur extremen Belastungen und punktuellen Kraftspitzen solltest du ausweichen.
14) Zweitmeinung: Wann sie sinnvoll ist – und wie du sie bekommst
Bei der Entscheidung für oder gegen einen Stiftzahn – und bei Fragen nach Revision, Extraktion oder Implantat – kann eine Zweitmeinung entscheidend sein. Das gilt besonders bei komplexen Situationen, hohen Kosten oder wenn du dir nicht sicher bist, ob die empfohlene Lösung die beste ist.
Wann eine Zweitmeinung besonders hilfreich ist
- Wenn die Extraktion empfohlen wird – aber der Zahn noch keine schwerwiegenden Symptome hat
- Wenn ein sehr kostenintensiver Behandlungsplan mit mehreren Stiftzähnen und Kronen vorgeschlagen wird
- Wenn du nach einem wiederholten Versagen (zweiter Stift für denselben Zahn) unsicher bist
- Wenn du in einer neuen Stadt bist und einem unbekannten Zahnarzt nicht automatisch vertrauen möchtest
Wie du eine Zweitmeinung effektiv nutzt
- Röntgenbilder und Befunddokumentation beim Erstbehandler anfordern und mitnehmen
- Einen Zahnarzt aufsuchen, der auf Endodontie, Implantologie oder Prothetik spezialisiert ist – je nach Frage
- Die Fragestellung klar formulieren: „Ist Erhaltung sinnvoll oder Extraktion die bessere Option?"
- Keine Scheu, auch einen dritten Meinungsträger zu befragen – bei Entscheidungen mit großen Konsequenzen ist das legitim
Ein guter Zahnarzt begrüßt die Zweitmeinung
Ein seriöser Behandler wird dich nicht davon abhalten, eine Zweitmeinung einzuholen. Im Gegenteil: Wer sofort mit Druck oder Zeitdruck arbeitet, sollte kritisch bewertet werden. Gute zahnmedizinische Entscheidungen brauchen keine Eile.
15) Häufige Fragen und Missverständnisse zu Stiftzähnen
„Ich spüre nichts – also ist alles in Ordnung?"
Nein. Devitale Zähne melden keine Schmerzen, selbst wenn sich darunter eine Entzündung entwickelt. Nur regelmäßige Röntgenbilder können das zeigen. Keine Symptome bedeutet nicht kein Problem.
„Mein Stiftzahn ist schon 20 Jahre alt – der hält ewig"
Nicht zwangsläufig. Ältere Versorgungen mit Metallstiften können nach Jahrzehnten spröde Zementverbindungen oder langsam fortschreitende Wurzelfissuren entwickeln. Gerade alte Versorgungen verdienen regelmäßige Kontrolle, nicht weniger.
„Implantate sind immer besser als Stiftzähne"
Das stimmt nicht pauschal. Die Erhaltung des eigenen Zahns hat biologische Vorteile: Der Knochen wird durch die eigene Wurzel weiterhin stimuliert, es gibt kein Implantatversagen, und der Eingriff ist minimal-invasiver. Wenn der Zahn erhaltbar ist und die Prognose gut ist, ist der Stiftzahn oft die erste Wahl.
„Glasfaserstifte halten nicht so lange wie Metallstifte"
Das ist ein hartnäckiges Missverständnis. Metaanalysen zeigen vergleichbare oder bessere Überlebensraten für Glasfaserstifte bei deutlich günstigerer Frakturcharakteristik. Der Glasfaserstift führt seltener zu irreversiblen Wurzellängsfrakturen – das ist in der Praxis ein entscheidender Vorteil.
„Nach einer Krone muss ich nichts mehr machen"
Falsch. Eine Krone ist kein Rundum-Schutz. Sie schützt nicht vor Sekundärkaries am Rand, nicht vor Parodontitis, nicht vor apikalen Entzündungen. Regelmäßige Pflege und Kontrollen bleiben auch nach der Kronenversorgung essenziell.
16) Fazit: Was wirklich über die Haltbarkeit deines Stiftzahns entscheidet
Die Haltbarkeit eines Stiftzahns ist keine Glückssache. Sie ist das Ergebnis von Material, Technik, Ausgangssituation und vor allem dem, was du danach tust. Wer die Faktoren kennt, die über Misserfolg oder langjährige Stabilität entscheiden, kann aktiv mitgestalten – und das lohnt sich.
Die wichtigsten Erkenntnisse in der Zusammenfassung:
- Glasfaserstift + Vollkeramikkrone ist der heutige Standard – aus gutem Grund. Weniger Frakturrisiko, bessere Ästhetik, revidierbar.
- Die Position des Zahns beeinflusst die Prognose messbar. Frontzähne halten länger als Seitenzähne unter gleichen Bedingungen.
- Bruxismus ohne Schiene ist einer der größten Risikofaktoren und einer der am besten kontrollierbaren.
- Regelmäßige Röntgenkontrollen sind kein Luxus, sondern medizinische Notwendigkeit bei devitalen Zähnen.
- Mundpflege am Kronenrand – täglich, mit Interdentalbürste – entscheidet über Sekundärkaries-Risiko.
- Warnsignale ernst nehmen und früh abklären: Druckgefühl, Fistel, Lockerung, Geschmacksveränderung.
- Zweitmeinung bei komplexen Entscheidungen ist immer sinnvoll und legitim.
Wichtiger Hinweis
Dieser Ratgeber ersetzt keine zahnärztliche Untersuchung und keine individuelle Diagnostik. Alle Angaben zu Haltbarkeit, Überlebensraten und Risikofaktoren sind Richtwerte aus wissenschaftlicher Literatur und können in deiner individuellen Situation deutlich abweichen. Bei Symptomen, Fragen oder Unsicherheiten: bitte deinen Zahnarzt aufsuchen.